日本社会は急速に「超高齢社会」へと進み、高齢者人口の拡大とともに介護サービスへの需要がかつてない規模で増大している。医療技術の進歩と生活水準の向上により平均寿命は延び続けているが、その一方で、日常生活に継続的な支援を必要とする高齢者も確実に増えている。しかし、その需要を支える介護人材は慢性的に不足しており、この構造的なギャップは、日本の介護制度のみならず、社会保障全体の持続可能性を揺るがす深刻な課題となっている。

急増する介護需要と拡大する人材ギャップ
2024年度時点で、日本における介護職員の必要数は約215万人とされている。これはすでに高い水準にあるが、政府の推計では2040年度には約272万人に達すると見込まれており、現在の制度や人材供給構造が維持された場合、約57万人もの人材不足が生じる可能性がある。 こうした需給ギャップの拡大は、人口構造の変化と密接に結びついている。2022年には65歳以上人口が総人口の約29%を占め、世界的に見ても極めて高い水準に達した。とりわけ75歳以上の後期高齢者人口は今後も増加が続く見通しであり、この層は身体機能の低下や認知症などにより、より集中的で専門的な介護を必要とする傾向が強い。 その結果、介護需要は一時的なものではなく、長期的かつ構造的に増え続けると考えられている。人材供給が追いつかなければ、介護サービスの質や量に地域差が拡大し、「必要な人が、必要なときに介護を受けられない」状況が現実のものとなりかねない。
社会・経済に広がる介護人材不足の影響
介護人材不足の影響は、介護現場にとどまらず、社会全体へと波及している。その代表的な例が「介護離職」である。2022年には、家族の介護を理由に仕事を辞めざるを得なかった人が約10.6万人に達し、多くが働き盛りの世代であった。 介護離職は個人や家庭の問題にとどまらず、企業にとっては熟練人材の喪失を意味し、社会全体では労働力人口のさらなる縮小を招く。結果として税収減少や社会保障負担の増加につながり、経済成長を下押しする要因となる。少子高齢化が進む日本において、この悪循環は無視できないリスクである。 また、家族介護者の心身への負担も深刻だ。十分な公的・社会的支援が得られない場合、介護疲れや孤立が進み、介護する側の健康問題や生活困窮を引き起こす可能性も指摘されている。介護人材不足は、個々の家庭の生活の質にも直結する問題となっている。
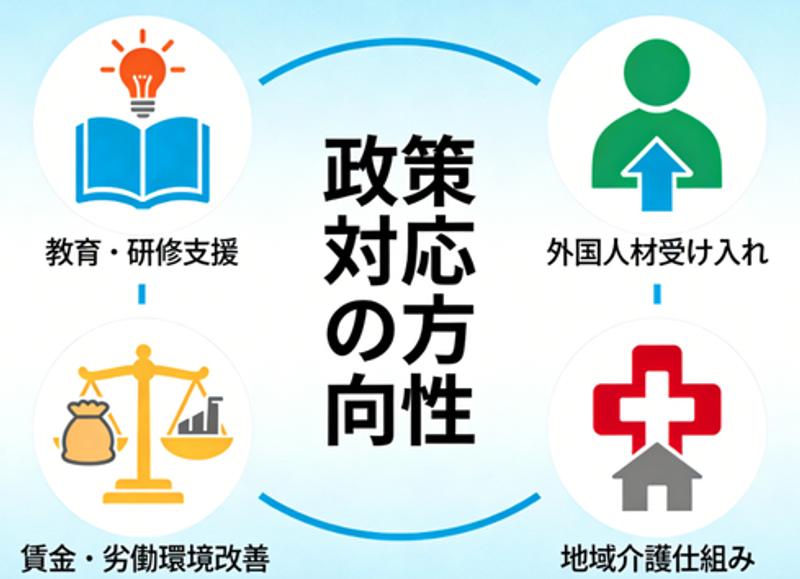
構造的要因と政策対応の方向性
介護人材不足の背景には、複数の構造的要因が重なっている。少子化の進行により生産年齢人口が減少し、若年層がそもそも少なくなっていることに加え、介護分野は身体的・精神的負担が大きい職種として敬遠されがちである。賃金水準やキャリア形成の見通しが他産業と比べて十分でないとの認識も、就業希望者を減らす一因となっている。 こうした状況を受け、日本政府は複数の政策を同時に進めている。介護福祉士養成のための教育・研修支援を拡充するとともに、外国人介護人材の受け入れ制度を整備し、人材の裾野を広げようとしている。また、処遇改善加算などを通じて賃金水準の引き上げや労働環境の改善も図られている。 さらに、施設介護だけでなく在宅介護を支える家族への支援や、地域全体で高齢者を支える仕組みづくりも重要な柱となっている。不可逆的な高齢化の中で、単一の対策に依存するのではなく、制度・人材・地域を横断した総合的な対応が求められている。